Siderosis superficial del sistema nervioso central
Última edición el : 23/09/2024
La siderosis superficial del sistema nervioso central (o hemosiderosis marginal) es un síndrome clínico-radiológico crónico que combina síntomas neurológicos relativamente estereotipados con la presencia de depósitos de hemosiderina dentro de las leptomeninges y las regiones subpiales.
Aunque muchos autores (principalmente radiólogos...) también utilizan esta designación para describir anomalías radiológicas aisladas, parece preferible en este caso usar el término "siderosis radiológica".
Elementos epidemiológicos
La enfermedad se considera rara, si no excepcional, aunque su prevalencia no está determinada. Sin embargo, varios elementos sugieren que puede estar subdiagnosticada:
- Con el progreso de la resonancia magnética (RM), se informa un número creciente de informes de casos y pequeñas series.
- En particular, fuera de la tríada clínica característica, se informan muchos casos atípicos (deterioro cognitivo aislado, episodios "tipo accidente cerebrovascular", sordera progresiva aislada, etc.).
- Una serie reciente encontró que el 0,7% de los sujetos cuya RM cumplía con los criterios radiológicos (sin seguimiento clínico a largo plazo) para la siderosis en una muestra representativa de la población general.
- Una serie reciente encontró siderosis radiológica (sin seguimiento clínico a largo plazo) en más del 60% de los pacientes que presentaron hemorragia intraparenquimatosa en el contexto de una angiopatía amiloidea cerebral demostrada histológicamente.
- Una serie encontró la aparición de siderosis radiológica (sin seguimiento clínico a largo plazo) en los meses siguientes, y se mantuvo estable después, una hemorragia subaracnoidea aneurismática única en más del 50% de los pacientes.
Puede ocurrir a cualquier edad, pero se diagnostica con más frecuencia entre los 40 y 70 años. Existe una predominancia masculina (¿rol de traumas craneales más frecuentes en hombres?) en las series.
Elementos fisiopatológicos
La fisiopatología sigue siendo incierta. La hipótesis actualmente considerada es la de hemorragias subaracnoideas, generalmente ocultas y repetidas, que conducen a la acumulación de hemosiderina directa e irreversiblemente neurotóxica debajo de la superficie pial (la acumulación de hierro favorece la formación de radicales libres).
Etiologías
Las causas encontradas son las de las hemorragias subaracnoideas. Sus proporciones varían ampliamente según las series.
- Siderosis idiopáticas (35 a 50% de los casos): no se encontró fuente de sangrado a pesar de una evaluación adecuada
- Siderosis secundarias:
- Tumores cerebrales y espinales
- Malformaciones vasculares (aneurismas, malformaciones arteriovenosas, fístulas durales)
- Angiopatías amiloides cerebrales, asociadas o no con la enfermedad de Alzheimer
- Traumas craneales, medulares o del plexo braquial, hematomas subdurales crónicos e intervenciones neuroquirúrgicas
- ...
Clínica y pronóstico
La tríada característica consiste en la aparición insidiosa de:
- Ataxia cerebelosa
- Sordera sensorial bilateral
- Mielopatía con síndrome piramidal. Frecuentemente limitado a hiperreflexia bilateral
También pueden encontrarse: deterioro cognitivo, trastornos esfinterianos, para o tetraparesia, anosmia, cefaleas, déficits transitorios "tipo accidente cerebrovascular" (discutido), trastornos sensoriales, crisis epilépticas, neuropatías ópticas,...
Para los síntomas menos específicos (deterioro cognitivo, episodios tipo accidente cerebrovascular,...), no siempre está claro si las manifestaciones clínicas informadas son el resultado de la siderosis o de otras repercusiones de la etiología subyacente.
→ Típicamente, la evolución conduce a una lenta deterioración clínica, frecuentemente hacia un estado postrado en cama y la muerte después de unos diez años, en ausencia de tratamiento etiológico. Cuando es posible y se realiza un tratamiento etiológico, la evolución clínica varía (mejoría, estabilización, progresión).
El riesgo de ocurrencia de un accidente cerebrovascular hemorrágico es mayor en comparación con la población general.
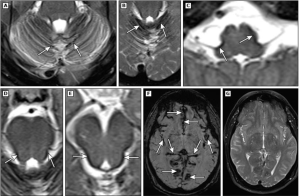
Exámenes complementarios
- RM (¡todo el neuraxis!):
- Para diagnóstico positivo: secuencias T2* patognomónicas y altamente sensibles → la hemosiderina aparece como un borde hipodenso en la superficie del tronco encefálico, cerebelo, médula espinal y corteza cerebral. Menor sensibilidad de las secuencias FLAIR y T2 (hipodensidades) y T1 (frecuentemente normales o raramente mostrando hiperintensidades). Sin realce con contraste.
- Principales diagnósticos diferenciales: artefactos magnéticos, melanosis, meningoangiomatosis
- Para la investigación etiológica: ¿malformación vascular? ¿colección líquida sugestiva de ruptura duramadre? ¿angiopatía amiloidea? ¿tumor? ...
- Para diagnóstico positivo: secuencias T2* patognomónicas y altamente sensibles → la hemosiderina aparece como un borde hipodenso en la superficie del tronco encefálico, cerebelo, médula espinal y corteza cerebral. Menor sensibilidad de las secuencias FLAIR y T2 (hipodensidades) y T1 (frecuentemente normales o raramente mostrando hiperintensidades). Sin realce con contraste.
- Búsqueda de factores de riesgo cardiovascular: ecocardiografía, monitoreo ambulatorio de la presión arterial, pruebas de laboratorio que incluyen niveles de lípidos séricos
- Examen de otorrinolaringología con audiometría
- Casos específicos:
- Angiografía convencional: para la búsqueda de etiologías vasculares. Bajo rendimiento.
- Punción lumbar:
- Poco específica. Posible presencia de eritrocitos, niveles de proteínas aumentados, apariencia xantocrómica y presencia de pigmentos.
- Útil para el diagnóstico de algunas etiologías raras (vasculitis del sistema nervioso central) o posible demostración de hemorragia en curso. Rendimiento marginal.
Manejo terapéutico - Tratamientos
No hay medicina basada en evidencia respecto al manejo terapéutico. Sin embargo, hay un consenso relativo para:
- En caso de etiología identificada: tratamiento etiológico (endovascular, quirúrgico, radioterapia, etc.) si es posible
- En ausencia de etiología identificada:
- Control de los factores de riesgo cardiovascular. Considerar tratamiento antihipertensivo sistemático (por ejemplo, indapamida)
- Restringir al máximo las indicaciones de terapia anticoagulante. Ser más restrictivo en cuanto a la prescripción de agentes antiagregantes.
- Consulta de otorrinolaringología sobre la oportunidad de colocar implantes cocleares en casos de sordera
- Considerar la prescripción de quelantes de hierro a dosis bajas caso por caso por motivos compasivos. Sin evidencia basada en medicina pero algunos artículos reportan mejoría. Preferir deferoxamina, ya que otros quelantes tienen graves efectos secundarios potenciales.
El caso de siderosis radiológicas aisladas
No hay datos suficientes sobre la significancia clínica del descubrimiento incidental (no relacionado con síntomas clínicos) de siderosis radiológicas. Solo podemos recomendar una evaluación no invasiva (angiografía por RM del neuraxis y búsqueda de factores de riesgo cardiovascular), manejo de cualquier anormalidad encontrada y seguimiento clínico.
Bibliografía
Bradley et al., Neurology in clinical practice, 5th ed., Butterworth-Heinemann, e-dition, 2007
Charidimou A et al., Prevalence and mechanisms of cortical superficial siderosis in cerebral amyloid angiopathy, Neurology, 2013, Aug 13, 81(7):626-32
Kondziella D et al., Diagnostic and therapeutic challenges in superficial CNS siderosis, Dan Med J, 2015 May, 62(5)
Kumar N, Superficial siderosis, Uptodate, 2022
Levy M et al., Superficial siderosis: a case report and review of the literature, Nature Clinical Practice Neurology, (2007) 3, 54-58
Linn J et al., Prevalence of superficial siderosis in patients with cerebral amyloid angiopathy, Neurology, 2010, 74 (17): 1346-50
Linn J et al., Superficial siderosis is a warning sign for future intracranial hemorrhage, J Neurol, 2013, Jan, 260(1):176-81
Lummel N et al., Clinical spectrum, underlying etiologies and radiological characteristics of cortical superficial siderosis, J Neurol, 2015, Jun, 262(6):1455-62
Lummel N et al., Prevalence of superficial siderosis following singular, acute aneurysmal subarachnoid hemorrhage, Neuroradiology, 2015, Apr, 57(4):349-56
Modest MC et al., Cochlear Implantation in Patients With Superficial Siderosis: Seven Cases and Systematic Review of the Literature, Otol Neurotol, 2015, Jun 11
Na HK et al., Cortical superficial siderosis: a marker of vascular amyloid in patients with cognitive impairment, Neurology, 2015, Feb 24, 84(8):849-55
Osborn et al., Diagnostic imaging : brain, Amirsys, USA, 2d ed., 2009
Vernooij MW et al., Superficial siderosis in the general population, Neurology, 2009, Jul 21, 73(3):202-5
Zonneveld HI et al., Prevalence of cortical superficial siderosis in a memory clinic population, Neurology, 2014, Feb 25, 82(8):698-704