Síndrome de Raynaud
Última edición el : 22/09/2024
El síndrome de Raynaud o fenómeno de Raynaud es un acrosíndrome vascular paroxístico caracterizado por breves episodios de isquemia digital, que indican una vasoconstricción funcional o, más raramente, orgánica.
Es muy común, con una prevalencia que varía según las series de 3 a 20% en mujeres y de 3 a 14% en hombres. La gran mayoría de los casos son idiopáticos y benignos. Rara vez requiere tratamiento sintomático, siendo lo esencial identificar las formas secundarias raras que necesitan un tratamiento etiológico.
Etiologías
- Raynaud primario = idiopático = "Enfermedad de Raynaud" ≈ 90% de los casos
- Raynaud secundario ≈ 10% de los casos:
- Iatrogénico y tóxico: beta-bloqueadores, derivados del cornezuelo de centeno, bleomicina, bromocriptina, ciclosporina, interferón alfa, arsénico, cocaína, nicotina, cannabis, LSD, estrógenos-progestágenos, etc.
- Conectivopatías, vasculitis y hemopatías: esclerodermia, lupus eritematoso sistémico, síndrome de anticuerpos antifosfolípidos, síndrome de Sharp, polimiositis, dermatomiositis, artritis reumatoide, síndrome de Sjögren, crioglobulinemia, criofibrinogenemia, enfermedad de aglutininas frías, vasculitis asociada a VHB, enfermedad de Buerger, arteritis de Takayasu, arteritis de Horton, síndrome de POEMS, etc.
- Endocrinológicas: hipotiroidismo, Hashimoto, acromegalia.
- Arteriopatías no inflamatorias: aterosclerosis, embolias distales, síndrome del desfiladero torácico, fibrodisplasia, angina espástica.
- Traumáticas: trabajo con herramientas vibratorias, aneurisma cubital, microtraumas localizados repetidos (una angiografía mostrará aneurismas, estenosis, etc.).
- Diversas: neoplasias, síndromes paraneoplásicos, mielodisplasias, tumor glómico, síndrome del túnel carpiano, émbolos cardíacos, fístulas o malformaciones arteriovenosas, hipertensión pulmonar, etc.
Diagnóstico y presentación clínica
El diagnóstico positivo es exclusivamente clínico. Típicamente, las crisis son provocadas por el frío y/o el estrés y se dividen en tres fases sucesivas:
- Fase sincopal "blanca" (espasmo arteriolar): Dedos blancos o descoloridos, insensibles, con una duración de unos minutos a una hora (++ ≈ 15 minutos).
- Fase asfíxica "azul" (espasmo venular): Dedos cianóticos, con disestesias.
- Fase hiperémica "roja" (resolución): Dedos rojos a bermellón, con hormigueo y dolor significativo.
Sin embargo, las presentaciones atípicas son comunes y pueden complicar el diagnóstico:
- Otras localizaciones posibles: dedos de los pies, nariz, orejas, mentón, pezones.
- A veces, solo se presenta la fase blanca (hasta el 30% de los casos) y/o la fase azul.
- Posible asociación con acrocianosis o eritromelalgia.
La evolución es siempre benigna en caso de Raynaud primario. En el caso de Raynaud secundario, el pronóstico depende de la etiología subyacente.
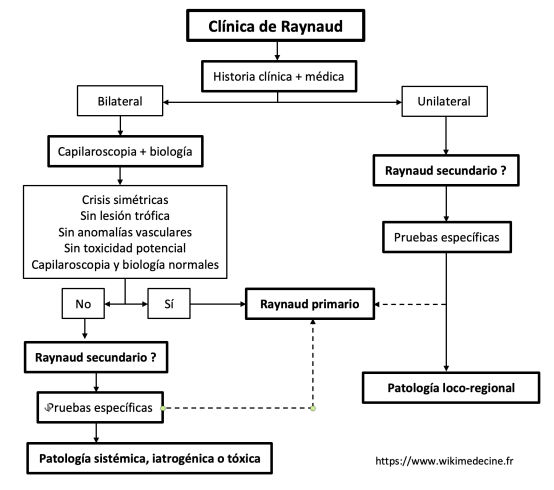
El diagnóstico etiológico se basa en la clínica y en exámenes complementarios. Características que sugieren un Raynaud secundario:
- Ausencia de antecedentes familiares.
- Edad de aparición > 40 años o < 10 años.
- Causa iatrogénica/tóxica potencial identificada.
- Signos de vasculitis o conectivopatías (considerar especialmente la esclerodermia: telangiectasias periungueales o en la cara, crepitantes en las bases pulmonares, esclerosis cutánea, trastornos tróficos, disfagia, etc.).
- Capilaroscopia anormal, presencia de ANA significativo, VSG aumentada.
- Anomalía en el examen vascular o en la prueba de Allen.
- Pérdida de peso inexplicada.
- Lesiones tróficas → casi siempre secundario.
- Estrictamente unilateral (raro) → casi siempre secundario → patología local-regional (¿traumas? ¿arteriopatías? ¿estenosis ateromatosa aguas abajo?).
En la esclerodermia, el Raynaud es frecuentemente inaugural → siempre a considerar en caso de características atípicas.
Evaluación
- Exámenes sistemáticos:
- Capilaroscopia:
- Normal en los Raynaud primarios.
- Anomalías variables posibles según la etiología en el caso de Raynaud secundario.
- Pruebas de laboratorio (ANA, VSG, hemograma, función renal y hepática, TSH, FR, C3, C4).
- Recolección de orina (búsqueda de proteinuria).
- Capilaroscopia:
- Exámenes condicionales según la orientación clínica:
- Radiografía de las manos (¿calcinosis subcutánea? ¿osteólisis?)
- Estudios angiográficos, ecografía Doppler, radiografía torácica (¿síndrome del desfiladero toraco-braquial? ¿signos de fibrosis pulmonar?), velocidades de conducción nerviosa (¿evidencia para el síndrome del túnel carpiano?), etc.
Manejo terapéutico - Tratamientos
- Medidas sistemáticas:
- Control de los factores de riesgo cardiovascular (factores agravantes).
- Cese del tabaquismo.
- Evitación y protección contra el frío.
- Evitar toxinas y medicamentos que agraven la condición.
- Tratamiento sintomático - Poca Evidencia Basada en la Medicina (EBM) → Solo considerar en casos de Raynaud incapacitante y con adherencia absoluta a las contraindicaciones:
- Tratamiento de primera línea: Bloqueadores de los canales de calcio (p. ej., nifedipina 30 mg/día, amlodipina 5 a 10 mg/día, diltiazem, nicardipina, etc.).
- Tratamiento de segunda línea: Inhibidores de la enzima convertidora de angiotensina (ECA) o antagonistas de los receptores de angiotensina.
- Tratamiento de tercera línea: Nitroglicerina local (pomadas, geles), iloprost, etc.
- Tratamiento etiológico en casos de Raynaud secundario
Bibliografía
EMC, Traité d'Angéiologie, Elsevier, 2014
Creager M et al., Vascular Medicine: A Companion to Braunwald’s Heart Disease, Saunders, 2013