Apendicitis
Última edición el : 22/09/2024
La apendicitis es la inflamación del apéndice ileocecal, generalmente secundaria a una obstrucción luminal. Afecta al 5% de la población y es la urgencia quirúrgica abdominal más frecuente. Puede presentarse a cualquier edad, aunque existe una discreta preponderancia en adolescentes y adultos jóvenes. Cualquier sospecha clínica de apendicitis justifica la derivación a un servicio de urgencias para su valoración.
La apendicitis suele desarrollarse de forma aguda, aunque la existencia de apendicitis crónica sigue siendo controvertida.
Fisiopatología y etiologías
La apendicitis es el resultado del desarrollo de una infección, generalmente polibacteriana, generalmente debida a una hiperpresión luminal secundaria a una obstrucción causada por una de las siguientes etiologías:
- Hiperplasia linfoide submucosa +++
- Estercolitis, cuerpo extraño, tapón mucoso
- Hipertrofia parietal en la colitis inflamatoria (más frecuente en la enfermedad de Crohn que en la colitis ulcerosa)
- Formación de granulomas por parasitosis (Enterobius vermicularis, ascaris, etc.)
- Varios: yersiniosis, tuberculosis, sarcoidosis, fiebre tifoidea, amebiasis, oxiurosis, sarampión, EBV, CMV, tumores (tumor carcinoide en ~0,5% de las muestras quirúrgicas), (sub)-oclusión, etc.
Excepcionalmente, el origen infeccioso puede ser hematógeno.
Clínica
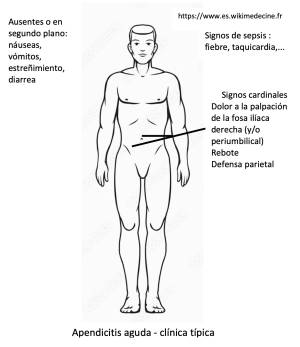
Los síntomas típicos son
- Dolor (100%) en la fosa ilíaca derecha (puede comenzar en la zona epigástrica o periumbilical y luego migrar) intenso y continuo, que empeora rápidamente. La radiación es excepcional.
- Trastornos funcionales: vómitos (30%), estreñimiento (30%), diarrea (30%).
- (sub)fiebre (50%): 37,5-39,5°C, generalmente con una discreta taquicardia.
Los signos típicos encontrados en el examen clínico son :
- Dolor a la palpación de la fosa ilíaca derecha, rebote en la fosa ilíaca derecha (muy sugestivo), signo de Rovsing (dolor en la fosa ilíaca derecha a la compresión de la fosa ilíaca izquierda... valor diagnóstico discutido, sin embargo...)
- Defensa parietal casi constante si apéndice latero-caecal.
- Dolor al tacto pélvico.
Sin embargo, las presentaciones "atípicas" no son infrecuentes:
- Apendicitis pélvica :
- Dolor hipogástrico
- Disuria, polaquiuria, tenesmo, diarrea, falsas necesidades.
- Principales diagnósticos diferenciales: diverticulitis, piosalpinx, torsión testicular, patologías ginecológicas, etc.
- Apendicitis retrocaecal :
- Dolor lumbar o en la cresta ilíaca derecha, psoitis (flexión espontánea del muslo con extensión dolorosa).
- Principales diagnósticos diferenciales: cólico renal, pielonefritis.
- Apendicitis subhepática: cuadro de colecistitis aguda (la ecografía abdominal corregirá el diagnóstico)
- Apendicitis meso-celíaca: cuadro febril de obstrucción del intestino delgado (la TC rectificará el diagnóstico)
- Apendicitis herniaria: presentación de una hernia estrangulada (la ecografía rectificará el diagnóstico)
- Apendicitis izquierda que simula una diverticulitis sigmoidea en caso de situs inversus (la TC rectificará el diagnóstico).
- En los niños y los ancianos, las características clínicas suelen ser atípicas (el dolor suele ser difuso, etc.).
Exámenes complementarios
El diagnóstico suele ser clínico. Tradicionalmente, los exámenes complementarios sólo se justifican en caso de duda clínica o para la evaluación preoperatoria, ya que un cuadro clínico típico basta para establecer una indicación quirúrgica. Sin embargo, el uso de imágenes radiológicas está cada vez más extendido, esencialmente para la protección médico-legal. No hay pruebas de que este enfoque beneficie a los pacientes. En cualquier caso, no hay justificación para posponer la cirugía exploratoria en el caso de una clínica típica y grave.
- Biología: hiperleucocitosis moderada (85%) con PNN (75%), aumento de la PCR (95%).
- Valor predictivo negativo ~ 98% si leucocitos y PCR dentro de límites normales... pero valor predictivo positivo bajo.
- Ecografía abdomino-pélvica: la sensibilidad varía del 30 al 90% según la forma y la especificidad del 85 al 100%. Resulta especialmente útil para el diagnóstico diferencial y es una alternativa preferible a la TC en niños, embarazadas y sujetos delgados.
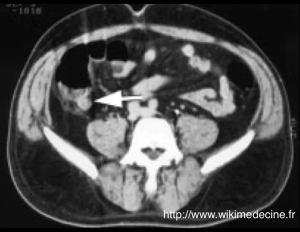
- TC abdomino-pélvica inyectada: valor predictivo positivo del 98%. Se ha convertido en el patrón oro para el diagnóstico y es imprescindible en caso de duda diagnóstica.
- RM abdominopélvica: VPP y VPN similares a los de la TC. No irradiante pero poco utilizada (coste y falta de disponibilidad). Utilizada en la práctica para las mujeres embarazadas en caso de ecografía no contributiva.
- Diversos exámenes en función del diagnóstico diferencial considerado (examen de orina, prueba de embarazo, etc.).
Diagnóstico diferencial
El diagnóstico diferencial es el del dolor abdominal, que debe modularse en función de la expresión clínica. Los principales diagnósticos de confusión son: cólico nefrítico, patologías anexiales, adenitis mesentérica, pielonefritis aguda, apendicitis, torsión epiploica, colonopatías funcionales.
Evolución natural y complicaciones
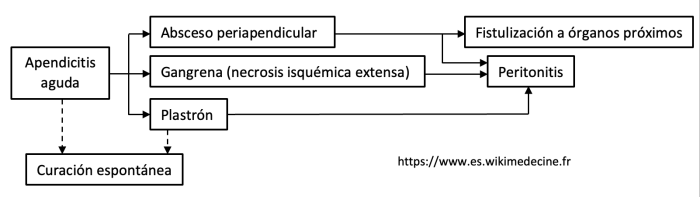
La apendicitis catarral es una forma limitada a la afectación de la (sub)mucosa. Su posible evolución hacia la recuperación espontánea o la cronicidad sigue siendo discutible. El estadio siguiente es la apendicitis ulcerosa, que puede evolucionar hacia absceso, gangrena, formación de plastrón o peritonitis.
Las principales complicaciones que hay que tener en cuenta son :
- Absceso
- Fistulización en órganos vecinos
- Gangrena
- Peritonitis generalizada debida a :
- Perforación apendicular
- Propagación bacteriana
- Gangrena extensa
- Ruptura de un absceso periapendicular
- Miscelánea (rara): "metástasis" sépticas, trombosis supurativa de la vena porta, shock séptico
Gestión terapéutica - Tratamientos
Tratamiento de referencia :
- Medidas generales (profilaxis antiulcerosa [por ejemplo, ranitidina 150 mg/día], analgesia adecuada [por ejemplo, paracetamol 3 x 1 g/día +- tramadol 3 x 50 mg/día], etc.) y medidas de apoyo.
- Preparación preoperatoria 1-3 horas: rehidratación IV 2 a 3 litros/24 horas, aspiración por sonda nasogástrica en caso de oclusión.
- Antibioterapia :
- Profiláctico si apendicitis no complicada.
- Ej: amoxicilina (2 g) - clavulanato (200 mg) 1 x IV
- Administrar en la hora previa a la cirugía
- Curativo durante > 48 horas si se detecta intraoperatoriamente apendicitis supurada, gangrenosa o perforada o peritonitis.
- Ej: amoxicilina (2 g) - clavulanato (200 mg) 3 x/día IV (en caso de alergia a la pluma: metronidazol 3 x 500 mg + ciprofloxacino 2 x 400 mg IV/ PO). Adaptar en función de los resultados de los frotis intraoperatorios.
- Profiláctico si apendicitis no complicada.
- Apendicectomía laparoscópica de urgencia (a posponer en caso de plastrón o de cuadro clínico de varios días de evolución). La laparotomía se convierte en la excepción.
El tratamiento antibiótico de primera línea solo sigue siendo objeto de debate. Aunque su eficacia parece comparable a la de la cirugía, se cree que da lugar a una elevada tasa de recidiva (hasta el 40%)... permanece en el campo de la investigación o de la oferta a los pacientes que rechazan la cirugía...
¿Y la apendicitis "crónica"?
La posible evolución de una apendicitis catarral que remite espontáneamente a una apendicitis crónica es objeto de debate (habida cuenta de la baja tasa de éxito de las apendicectomías realizadas por esta indicación → ¿se trata de diagnósticos erróneos de colopatías funcionales de la fosa ilíaca derecha?) En cualquier caso, se han descrito diversas formas de apendicitis crónica (apendicitis crónica atrófica, apendicitis crónica obliterante), generalmente interpretadas como involuciones del apéndice en sujetos de edad avanzada o la evolución de unas malformaciones congénitas mínimas.
Bibliografía
Hawkey CJ et al., Textbook of clinical Gastroenterology and Hepatology, 2d edition, Wiley-BlackWell, 2012
Martin RF et al., Acute appendicitis in adults : Clinical manifestations and differential diagnosis, UpToDate, 2016
Martin RF et al., Acute appendicitis in adults : Diagnostic evaluation, UpToDate, 2016
Rohr S et al., Appendicite aiguë, EMC, Elselvier, Paris, 1999
Smink D et al., Management of acute appendicitis in adults, UpToDate, 2017